Операция по удалению желчного пузыря через один прокол в пупке в Рязани
Согласно статистике, желчнокаменная болезнь значительно чаще развивается у женщин, чем у мужчин. Дело в том, что эстроген — женский половой гормон — повышает выделение холестерина в желчь. При беременности уровень эстрогена повышается, что, конечно, увеличивает риск образования желчных камней. Ещё о причинах возникновения желчнокаменной болезни: http://www.medrzn.ru/spravochnik-zabolevaniu/zh/zhelchnokamennaya-bolezni-xolelitiaz/
Зачастую единственный способ устранения желчнокаменной болезни — это удаление желчного пузыря — холецистэктомия. Данная операция — самая часто проводимая в России.
Если классическое лапароскопическое удаление желчного пузыря через 4 прокола (каждый по 0,5-2 см) — распространённая и давно практикуемая операция, то лапароскопическое удаление желчного пузыря через один прокол в пупке — относительно новая методика: первый раз в России была проведена в 2009 году.
В мировой практике данный вид хирургии — одного порта через пупок — обозначается аббревиатурой SILS (Single Incision Laparoscopic Surgery).
Однопортовая лапароскопическая холецистэктомия — очередной этап в эволюции минимально инвазивной хирургии. Все больше хирургов применяют данный вид операций и всё больше пациентов выбирают SILS операции.
Проведение однопортовой лапароскопической холецистэктомии
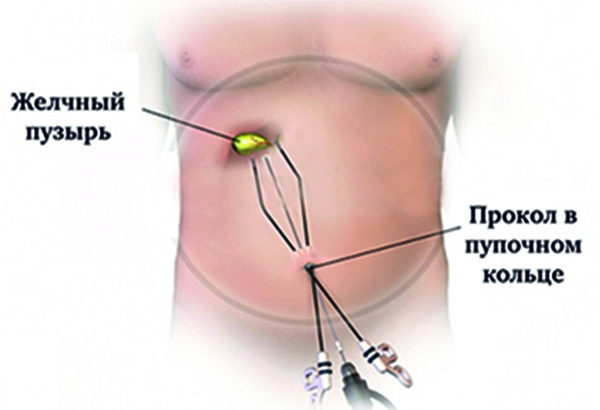
Операция проводится через единственный прокол в пупке. Пупок — это природный рубец, содержащий минимальное количество подкожно-жировой клетчатки, именно поэтому он — наиболее удобное место установки инструментов.
В разрез вставляют гибкий SİLS-порт, по которому проводят инструменты и лапароскоп — оптический прибор с источником света, позволяющий выводить изображение на монитор. Гибкость порта обеспечивает хирургу достаточную свободу для манипуляции в брюшной полости.
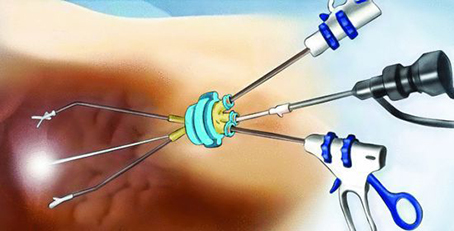
Операция проводится под общей анестезией. Желчный пузырь извлекается через этот же прокол. Таким образом, после операции остаётся один шов в 2 см внутри пупка.
Преимущество хирургии одного прокола
— прежде всего косметическое. Это операция, после которой не остается видимых шрамов. Впрочем, и боли меньше — всего один шов, а не четыре, и тот в пупочном кольце, где достаточно грубая ткань, поэтому не так больно в послеоперационном периоде.
Восстановительный период также короче, чем после обычной лапароскопической операции: пациент может быть выписан уже на следующий после операции день. Но возвращаться к работе следует не ранее, чем через 10 дней, так же как и в случае стандартной лапароскопической холецистэктомии.
При этом надёжность операции такая же как и при классическом лапароскопическом удалении желчного пузыря, и продолжительность операции приблизительно такая же.
Полостная холецистэктомия (полостное удаление желчного пузыря)
В настоящее время крайне редко применяется открытая полостная операция. Это когда желчный пузырь удаляется через 15-30-сантиметровый разрез в районе правого подреберья, идущий до пупка. Это травматичный метод, с более длительным и тяжёлым периодом реабилитации. Открытая операция применяется, например, если в брюшной полости имеется выраженный спаечный процесс или возникли интраоперационные осложнения.
Противопоказания к однопортовой холецистэктомии
Бывают случаи, когда и однопортовая холецистэктомия, и обычное лапароскопическое удаление желчного пузыря невозможно. Тогда удаление осуществляется традиционным открытым способом.
Основные противопоказания:
- острое воспаление желчного пузыря, сопровождающееся высокой температурой, сложные формы патологии желчных протоков;
- ожирение выше третей степени;
- перенесённые ранее операции на верхнем этаже брюшной полости.
Важно знать!
Крайне редко, но бывает случаи, когда операцию невозможно закончить лапароскопическим путем. Например, при наличии тяжёлого воспалительного процесса и спаек в области желчного пузыря, когда пузырь напряжён, плотно приращен к окружающим органам. В таких случаях удаление желчного пузыря связано с риском повреждения соседних органов и оптимальным выходом из такой ситуации является переход на стандартную полостную операцию.
Обследования перед однопортовой холецистэктомией
• Общий анализ крови и мочи,
• биохимический анализ крови,
• группа крови и резус фактор,
• маркеры сифилиса, гепатит В и С, ВИЧ,
• коагулограмма (показатель свёртываемости крови),
• ЭКГ,
• рентгенография органов грудной клетки,
• УЗИ брюшной полости,
• гастроскопия (или рентген желудка),
• женщинам — осмотр гинеколога,
• предоставить заключение терапевта об отсутствии противопоказаний к оперативному лечению.
В итоге хирург оценит все риски и преимущества SİLS-операции и выберет оптимальный вариант.
Перед операцией
Накануне операции после 20:00 не рекомендуется есть или пить.
Нельзя принимать такие лекарства как аспирин, антикоагулянты (варфарин), противовоспалительные средства (диклофенак).
Людям, склонным к запорам проводят 3 очистительные клизмы.
После операции по удалению желчного пузыря
В тот же день пациент может вставать с постели, прогулки приветствуются.
Назначается обезболивающее на 2-3 дня и антибиотики для профилактики инфекционных осложнений.
Шов снимают обычно на 7-8 день после операции.
В течение месяца нельзя поднимать тяжести. Есть риск возникновения грыжи, ведь операция проводится в самом уязвимом в этом смысле месте.
Строгих требований к питанию нет. Но первые послеоперационные дни лучше воздержаться от сильно соленого, острого, жареного. Основная рекомендация по приему пищи после холецистэктомии заключается в дробном питании. Дело в том, что желчь после после удаления желчного пузыря поступает сразу в двенадцатиперстную кишку. Поскольку она становится менее концентрированой, то может обеспечивать пищеварение лишь небольших порций пищи. Поэтому после операции на желчном пузыре нужно соблюдать режим питания. Воизбежание застоя желчи в печени есть нужно часто и понемногу — 5-6 раз в день.
В течение первых двух недель после операции разрешено мыться только под душем, избегая, по возможности, попадания воды на рану.
Минилапароскопическая холецистэктоми
Стандартной лапароскопической холецистэктомией называется оперативное вмешательство, выполняемое из четырех проколов, после которой остаются 4 рубца (2 по 5 мм и 2 по 10 мм).
Минилапароскопическая холецистэктомия — это оперативное вмешательство, выполняемое из 3-х проколов, после неё остаётся 2 шва по 5 мм и 1 шов в пупке, он 10 мм.
Важно отметить, что разработаны и освоены минимально инвазивные технологии, направленные на уменьшение послеоперационных осложнений.
Основными преимуществами минилапароскопических операций являются: уменьшение послеоперационной боли, уменьшение длительности пребывания в стационаре, улучшение косметического эффекта.
Минилапароскопия — это высокая безопасность пациента, отличный косметический эффект, меньший болевой синдром и период восстановления чем при стандартной лапароскопической операции.
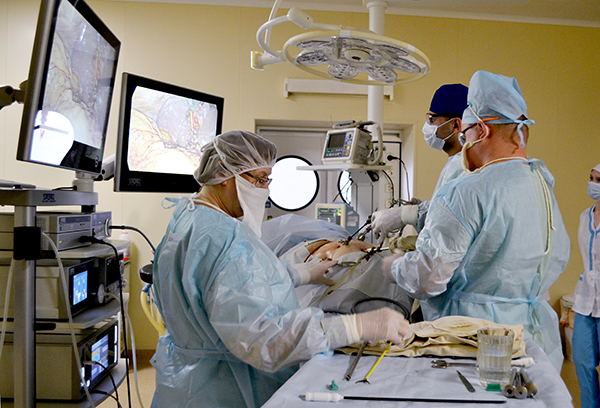 Лапароскопия — метод диагностики и оперативного лечения при патологии внутренних органов, проводимый с помощью волоконной оптики и специальных приборов. Лапароскопия обычно проводится на органах брюшной полости и малого таза.подробнее
Лапароскопия — метод диагностики и оперативного лечения при патологии внутренних органов, проводимый с помощью волоконной оптики и специальных приборов. Лапароскопия обычно проводится на органах брюшной полости и малого таза.подробнее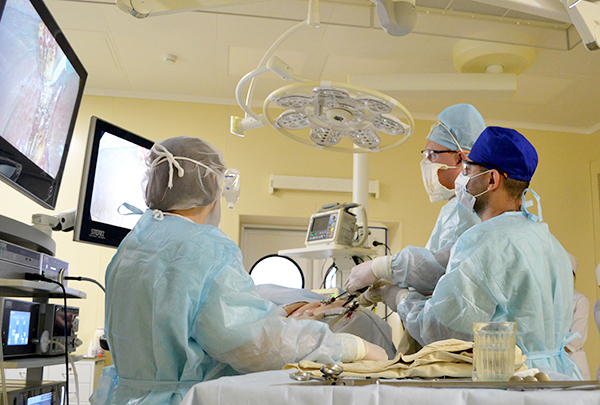 Поскольку до настоящего времени неизвестны эффективные медикаментозные способы, позволяющие растворять уже образовавшиеся камни, показанием к операции является подтвержденный диагноз калькулезного холецистита.подробнее
Поскольку до настоящего времени неизвестны эффективные медикаментозные способы, позволяющие растворять уже образовавшиеся камни, показанием к операции является подтвержденный диагноз калькулезного холецистита.подробнее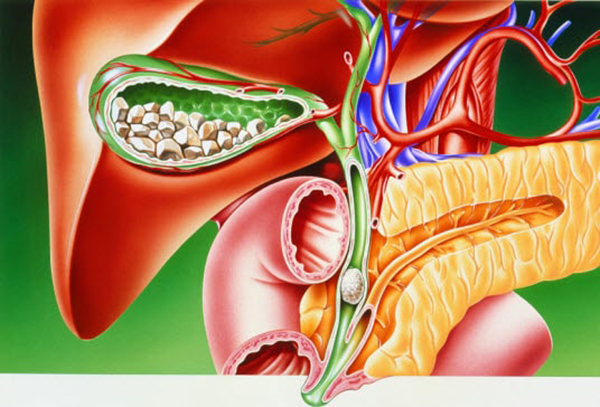 Причины возникновения камней в желчном пузыре и желчных протоках, симптомы, диагностика и современные методы лечения заболевания.подробнее
Причины возникновения камней в желчном пузыре и желчных протоках, симптомы, диагностика и современные методы лечения заболевания.подробнее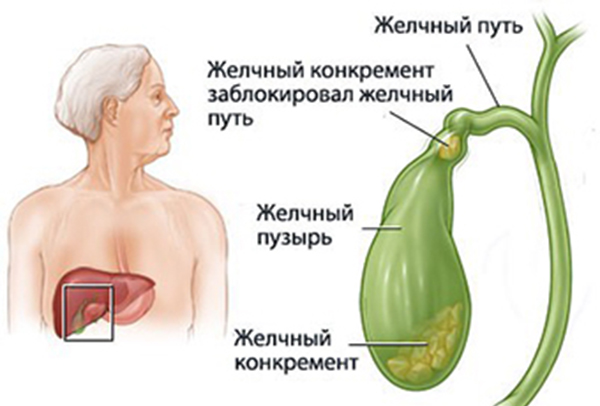 В 2007 году в России начали применять уникальную методику по удалению желчного пузыря. При ее использовании не остаются послеоперационные швы. Это методика удаления желчного пузыря через влагалище.подробнее
В 2007 году в России начали применять уникальную методику по удалению желчного пузыря. При ее использовании не остаются послеоперационные швы. Это методика удаления желчного пузыря через влагалище.подробнее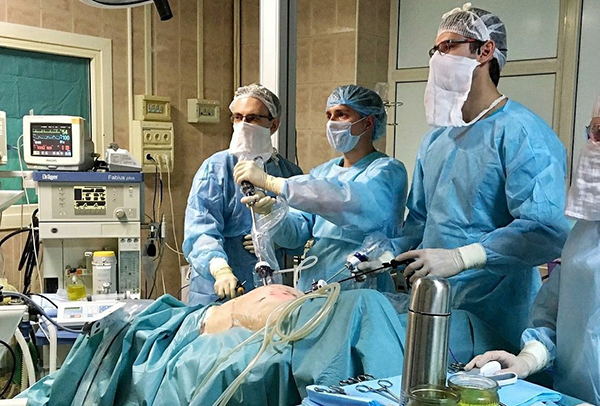 Опухоль с частью кишки удаляют через естественные отверстия организма. В России всего несколько клиник проводят такие операции.подробнее
Опухоль с частью кишки удаляют через естественные отверстия организма. В России всего несколько клиник проводят такие операции.подробнее






[7].gif)


