Поражение всех мелких сосудов, сопровождающееся воспалительной реакцией и многочисленными небольшими кровоизлияниями на коже, слизистых оболочках и во внутренних органах. Чаще всего этой болезни подвержены подростки.
Причины и механизмы развития геморрагического васкулита
К заболеванию может привести аллергия на лекарственные препараты и на продукты питания, наследственная предрасположенность, травмы, любые перенесённые острые заболевания: ангина, фарингит, и др. Как правило, геморрагический васкулит начинается весной, часто после инфекции верхних дыхательных путей.
Эти факторы, совместно с радиацией, температурными колебаниями активируют аутоиммунный процесс, и запускается «неправильный» иммунитет: клетки иммунной системы воспринимают свои ткани как чужие, и борются с ними, приводя к повреждению микро капилляров и возникновению кровоизлияний.
Симптомы геморрагического васкулита
• Основной клинический признак болезни — обильная геморрагическая сыпь диаметром, как правило, 3-10 мм, локализующаяся преимущественно на ногах (особенно голенях и стопах) и ягодицах, вокруг суставов. Сыпь на верхней части туловища и руках возникает гораздо реже и менее выражена, но вполне возможна. Поражение кожи шеи и лица совершенно нетипично, оно бывает очень разнообразным. Если болезнь протекает типично, то вначале на коже появляется маленький пузырёк или уплотнение с красноватым оттенком, при надавливании он бледнеет, но не исчезает, затем это свойство утрачивается, и сыпь становится красной. Цвет высыпаний варьируется от ярко-красного до пурпурного, со временем элементы сыпи приобретают оттенок ржавчины, в итоге исчезают совсем, но на их месте долго остаётся пигментация. Подобные изменения происходят не одновременно, в одно и то же время можно увидеть сыпь на разных стадиях развития. Высыпания на ногах могут быть очень обильными и часто сливаются. Через 2-3 дня они начинают блекнуть и в последующем бесследно исчезают. Сыпь появляется, как правило, внезапно; в последующем (особенно после длительного стояния или ходьбы) нередко следуют новые «волны» высыпаний.
• Изредка возможен слабый зуд, также может появиться отёк на коже губ, век, промежности, волосистой части головы, тыльной поверхности стоп и кистей рук, спины, очень редко может быть отёк всей конечности и её болезненность.
• Одновременно с появлением сыпи на коже или спустя два-три дня в крупных суставах возникают боли, усиливающиеся при увеличении количества кожных элементов. Характерны мигрирующие симметричные полиартриты, обычно крупных суставов, сопровождающиеся болью различного характера — от кратковременной ломоты до острейшей, приводящей к обездвиженности.
• У 50-70% детей возникают боли в животе, причина их возникновения — кровоизлияния в стенку кишечника. Не редки «кровавые» рвоты, наличие в стуле свежей или видоизменённой крови. Боли проходят спустя 3-4 дня после начала заболевания. Боль обычно локализуется вокруг пупка, но нередко и в других отделах живота, симулируя аппендицит, холецистит, панкреатит.
• В 30% случаев поражаются почки в виде острого или хронического гломерулонефрита. При таком развитии в моче есть кровь и белок, могут появиться отёки лица, поясницы или генерализованные, зависит от тяжести состояния. Что характерно, почки в процесс вовлекаются спустя три-четыре недели от начала болезни. Без лечения процесс прогрессирует и развивается хроническая почечная недостаточность.
Течение болезни
Есть несколько вариантов течения болезни
• Острое течение. Болезнь может проявлять себя остро, с возникновением большого количества симптомов. Но вероятен и другой вариант развития недуга: постепенное начало на протяжении нескольких недель. Симптомы могут комбинироваться между собой. Температура тела в начале заболевания повышается, может быть в пределах от 37 до 39-40 С, в дальнейшем она нормализуется. Главным проявлением остаётся сыпь на коже. Вероятность её возникновения на внутренних органах до сих пор остаётся спорной. Но этим можно объяснить появление болей в животе и суставах во время заболевания.
• Молниеносное течение. Для него характерно резкое начало болезни, высокая температура тела, достигающая 39,9 - 40,0 С, состояние больных очень тяжёлое, выражены симптомы интоксикации, поражение почек есть всегда.
Исходя из клинических проявлений болезни, выделяют четыре её формы:
- Кожная: поражается только кожные покровы.
- Кожно-суставная: вместе с высыпаниями на коже поражаются и суставы, в основном крупные (коленные, локтевые, голеностопные).
- Кожно-абдомональная: характеризуется поражением кишечника и желудка, есть боли в животе и кожные высыпания.
- Почечная: очень редко, только поражение почек, без высыпаний на коже.
Особенности васкулита у детей
В отличие от взрослых, у детей заболевание может протекать без кожного симптома. Сначала поражаются суставы и желудочно-кишечный тракт. Нарушение функции почек встречается реже и часто носит переходящий характер, проходит без особых последствий. Сердце вовлекается в процесс реже, чем у взрослых.
Диагностика геморрагического васкулита
Лабораторные анализы крови, мочи (повышение СОЭ и лейкоцитов, возможно появление эритроцитов и белка в моче).
Лечение геморрагического васкулита
- Исключить воздействие заведомо активных воздействий, которые хронологически совпадали с клиническими проявлениями болезни, например, инсоляции, стрессов, переохлаждения, аллергические факторы.
- В течение активной фазы болезни следует избегать контрастных температурных влияний, продолжительного стояния и длительной ходьбы.
- В острый период болезни необходим строгий постельный режим.
- Применение кортикостероидов считается наиболее эффективным при выраженных артритах, при желудочно-кишечных кровотечениях, вызванных геморрагическим васкулитом.
- Применение нестероидных противоспалительных препаратов.
- Применение иммунодепрессантов.
- Десенсибилизирующие (противоаллергические) средства: кальция глюконат, глицерофосфат, пантотенат и пангамат. Одновременно с ними применяют антигистаминные препараты.
- С целью активизации иммунных резервов используют анаболические соединения.
- Для нормализации сосудистой проницаемости показаны витамины (аскорбиновая кислота, рутин, биотин и витамин U).
- Отмечен положительный лечебный эффект плазмафереза.
- Может быть рекомендована климатотерапия (юг Украины, Южный берег Крыма, Северный Кавказ).
- Для наружного лечения, имеющего второстепенное, вспомогательное значение, в период высыпаний применяют мази (ацеминовую, дибуноловую, венорутон, солкосерил), способствующие восстановлению эластичности и плотности сосудистых стенок.
В большинстве случаев заболевание протекает нетяжело и заканчивается выздоровлением, хотя нередко рецидивирует.
Больные всеми формами васкулитов подлежат диспансерному наблюдению с проведением профилактических мероприятий, заключающихся в санации очагов инфекции, предупреждении аллергизирующих влияний.
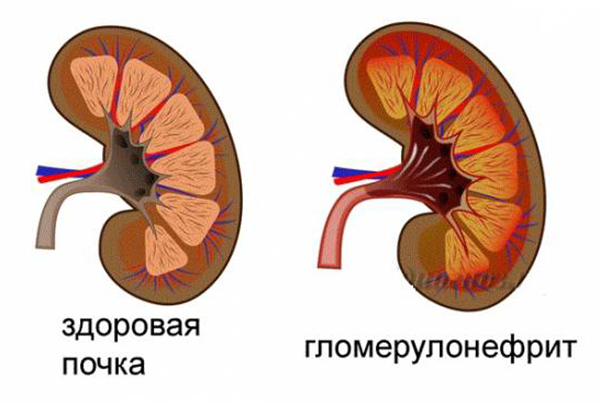 В целом прогноз при гломерулонефрите достаточно благоприятный, летальный исход в острый период или тяжёлая хроническая почечная недостаточность отмечаются менее чем у 2% больных.подробнее
В целом прогноз при гломерулонефрите достаточно благоприятный, летальный исход в острый период или тяжёлая хроническая почечная недостаточность отмечаются менее чем у 2% больных.подробнее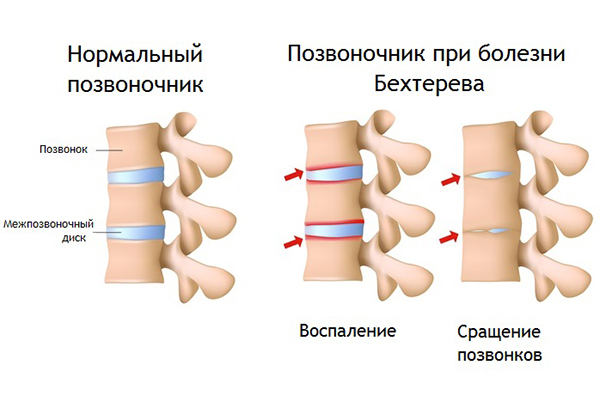 Заболевание, связанное с воспалением суставов осевого скелета (межпозвонковых, рёберно-позвоночных, крестцово-подвздошных) и вовлечением в процесс внутренних органов (сердце, аорта, почки). Происходит воспаление межпозвонковых суставов, которое приводит к их анкилозу (сращению), из-за чего позвоночник оказывается как бы в жёстком футляре, ограничивающем движения.подробнее
Заболевание, связанное с воспалением суставов осевого скелета (межпозвонковых, рёберно-позвоночных, крестцово-подвздошных) и вовлечением в процесс внутренних органов (сердце, аорта, почки). Происходит воспаление межпозвонковых суставов, которое приводит к их анкилозу (сращению), из-за чего позвоночник оказывается как бы в жёстком футляре, ограничивающем движения.подробнее






[7].gif)



Подскажите пожалуйста базовый лечебный препарат!
Пробовала плаквенил (оказался неэффективен) и циклофосфамид (очень сильное побочное действие). Может есть что-то другое, более эффективное, и с меньшими побочными действиями? Есть какие-нибудь другие данные?
Дополнительная информация:
Женщина, 65 лет
Диагноз: синдром Шегрена, ревматоидный артрит, васкулит.
Васкулит- с 2000 г., который определялся как аллергический. Начинался постепенно – пятна, папулы, уртикарии.
Ревматоидный артрит – стал беспокоить лет шесть назад в виде болей, отечности не только мелких суставов кистей рук, но и сухожилий и сухожильных влагалищ.
Лечение – медрол, от 30мг – до 4 мг, и уже постоянно, + нестероидные препараты.
Эффект временный .
Васкулит из аллергического характера стал геморрагическим – постоянно появляются геморрагические пятна, особенно в области предплечий – сами по себе и при не значительных ушибах.
В течении нескольких лет – а теперь склонна думать, что при обострении моего заболевания – у меня отмечалась выраженная сухость во рту. Спасалась постоянным питьём воды, и в/в введениями различных растворов.
В августе 2012г был перерыв в применении Медрола около 3 недель. ( Был Юг – Крым ). Там и у меня резко проявилась сухость во рту, частые мочеиспускание в ночное время 7-8 раз, до 1,5л за ночь, кожа стала очень сухой и дряблой. За тем появилась сильная общая слабость, боли во всём теле, не возможность телодвижений, особенно руками.
Была госпитализирована в ревматологическое отделение областной больницы. После применения Медрлола 10мг и Дексаметазона + общеукрепляющей терапии наступило значительное улучшение.
При выписке рекомендовано : медрол снижать на 1мг в 2нд, и применять в виде базового препарата плаквенил. После посещения медицинской библиотеки я узнала, что этот препарат уже не назначают в связи с его не эффективностью. Рекомендуют при синдроме Шегрена на фоне васкулита циклофосфамид.
Р.S. В прошлом и настоящем анамнезе - большие нервные стрессы, мнительный характер. Так-же в анамнезе: с 1989г – холецистопанкреатит, за тем в 2002 – холецистэктомия, лапароскопическим методом.
С уважением и благодарностью,
Лидия
Подскажите, пожалуйста, как быть при результатах анализов?
Сын (5 лет) в декабре 2016 года был госпитализирован с диагнозом геморрагический васкулит кожная форма. Здорового ребенка выписали через две недели. А еще через две недели после ОРВИ случился рецидив. Опять госпитализировали с тем же диагнозом, но кожно-абдоминальная форма. Прошел гепаринотерапию и выписали через три недели (конец января 2017 года). Рекомендовали: дипиридомол (1 таб 2 раза в сутки), парлазин (5 капель в сутки) - в течении месяца, гипоаллергенная диета. Стояли на учете - сдавали анализ мочи раз в месяц. Всё было в в норме. В конце апреля 2017 года прошли плановую консультацию гематолога. Рекомендовали дипиридомол принимать еще в течении полугода после обострения и витамины А,Е,С. Начали выполнять рекомендации, витамины принимаем без лишних добавок в соответствии с возростом. В этом месяце сдали анализ мочи: эритроциты свежие 8-10, пересдали через пять дней уже 4-5. По Нечипоренко лейкоциты 2000, эритроциты 4.740 в 1 мл. Может ли прием опять дипиридомола и аскорбиновой кислоты дать такой результат?