Новое в программе государственных гарантий

CQH36pWzJqMnr6cXLgQqAz7DKj3s62yRP4HPLpZazzArf2
Антон Владимирович Устюгов, заместитель генерального директора страховой медицинской организации «Капитал МС»
Проект Программы государственных гарантий бесплатного оказания гражданам медицинской помощи на 2026 год и на плановый период 2027 и 2028 годов предусматривает ряд изменений, по сравнению с программой на текущий год
1. Появились уточнения относительно оказания медицинской помощи участникам специальной военной операции и их семьям.
Участникам специальной военной операции предоставлено преимущественное право на пребывание в одно-двухместных палатах (при наличии) при оказании специализированной, в том числе высокотехнологичной, медицинской помощи.
Супруг(а) участника специальной военной операции, в том числе пропавшего без вести, получили право на консультирование медицинским психологом как при самостоятельном обращении, так и по направлению лечащего врача, на всех этапах оказания медицинской помощи.
Также, для супругов участников специальной военной операции, нуждающимся в медико-психологической, психотерапевтической, психиатрической и (или) наркологической медицинской помощи, предоставление медицинской помощи организуется Минздравом России, в том числе на базе профильной федеральной медицинской организации, которая будет предоставлять консультации профильным региональным медицинским организациям очно и с использованием телемедицинских технологий.
Как и ранее, при организации паллиативной медицинской помощи на дому за участником специальной военной операции закрепляется выездная паллиативная бригада. В 2026 году выезд к такому пациенту на дом осуществляется с частотой, определяемой лечащим врачом с учетом медицинских показаний. В 2025 году частота выездов была определена не реже 1 раза в неделю.
Уточнено, что установленные в территориальной программе государственных гарантий отдельные положения, определяющие порядок получения участниками специальной военной операции лекарственных препаратов во внеочередном порядке за счет бюджетных ассигнований бюджетов субъектов Российской Федерации, относятся к участникам специальной военной операции постоянно проживающими в конкретном субъекте Российской Федерации.
2. Появился новый раздел, утверждающий Порядок оказания медицинской помощи инвалидам, включая порядок наблюдения врачом за состоянием их здоровья, меры по обеспечению доступности для инвалидов медицинской инфраструктуры, возможности записи к врачу, а также порядок доведения до отдельных групп инвалидов информации о состоянии их здоровья.
Установлено, что инвалидам и маломобильным группам населения, нуждающимся в постороннем уходе и помощи, обеспечивается доступная медицинская помощь, в том числе на дому.
Улучшить доступность медицинской помощи инвалидам, проживающим в отдаленных населенных пунктах и сельской местности, предлагается за счет организации их доставки в медицинские организации и обратно по месту жительства транспортом медицинских организаций и организаций социального обслуживания, в том числа закупленных в рамках национальных проектов.
Минздравом России будет установлен порядок обеспечения доступности предоставляемых инвалидам услуг в сфере охраны здоровья, оказания им медицинской помощи, включая особенности записи отдельных групп инвалидов с нарушением слуха и зрения на прием к врачу (фельдшеру) и на медицинские вмешательства.
Установлено право инвалидов I группы при нахождении в круглосуточном стационаре на получение ухода ближайшим родственником, законным представителем или иным лицом (привлекаемым ближайшим родственником или законным представителем). Правила осуществления такого ухода, включая порядок круглосуточного доступа родственников или лиц, привлекаемых для осуществления ухода, устанавливаются медицинской организацией и размещаются на ее сайте сети "Интернет", а также в иных доступных местах на территории медицинской организации.
Усиливается контроль доступности оказания медицинской помощи инвалидам, его будут осуществлять не только региональные органы власти в сфере охраны здоровья, но и страховые медицинские организации, в которых застрахованы указанные лица, и территориальный фонд обязательного медицинского страхования
3. В пренатальную (дородовую) диагностику нарушений развития ребенка, которая проводится у беременных женщин, включено неинвазивное пренатальное тестирование (определение внеклеточной ДНК плода по крови матери) – это безопасный скрининг-метод для оценки риска хромосомных аномалий у плода (например, синдром Дауна), основанный на анализе ДНК плода, циркулирующей в крови беременной женщины. Также увеличилось количество заболеваний, диагностируемых в рамках расширенного неонатального скрининга, который проводится у новорожденных, добавлены диагнозы редких наследственных заболеваний «Х-сцепленная адренолейкодистрофия» и «дефицит декарбоксилазы ароматических L-аминокислот (AADCD)».
4. В рамках базовой программы ОМС впервые появилось положение о проведении дистанционного наблюдения за состоянием здоровья пациентов с артериальной гипертензией и пациентов с сахарным диабетом.
Очевидно, данная новация является результатом пилотного проекта по дистанционному наблюдению за состоянием здоровья пациента с использованием информационной системы (платформы) «Персональные медицинские помощники», который реализовывался в 2023-2024 гг. в соответствии с постановлением Правительства РФ от 28 декабря 2022 г. № 2469.
Речь идет о дистанционном наблюдении лечащим врачом за состоянием здоровья указанных пациентов с использованием данных дистанционного мониторинга показателей глюкозы в крови и артериального давления. Пациенты обеспечиваются специальными глюкометрами и тонометрами с возможностью передачи данных. Для контроля данных и передачи их лечащему врачу на смартфон пациента устанавливается мобильное приложение, также возможен ручной ввод данных с медицинских изделий, не имеющих функции передачи данных.
Проведение дистанционного наблюдения включает очные и дистанционные консультации пациентов лечащим врачом, назначение и корректировку программы мониторинга, лекарственной терапии (выдача электронных рецептов) при выявлении состояний, требующих участия лечащего врача, с учетом индивидуальных настроек предельных значений показателей состояния здоровья пациентов.
Соблюдение пациентом программы мониторинга контролируется с использованием текстовых сообщений, голосовых роботов и операторов, включая осуществление медико-технической поддержки пациентов. Также предусматривается экстренное реагирование при критическом отклонении показателей состояния здоровья пациентов от предельных значений.
Решения о проведении дистанционного наблюдения или о его завершении принимается лечащим врачом.
5. Новации Программы относительно организации профилактических мероприятий для маломобильных граждан, введённые в сентябре 2025 года, продлены на 2026 год.
Впервые установлено непосредственно в Программе, что в целях выявления ранних признаков дислипидемии и формирования атеросклероза одновременно с прохождением профилактического медицинского осмотра или диспансеризации организуются однократное определение уровня липопротеида (a) в крови у всех пациентов в возрасте 18 - 40 лет и оценка липидного профиля (общий холестерин, холестерин липопротеидов высокой плотности, холестерин липопротеидов низкой плотности, холестерин липопротеидов очень низкой плотности, триглицериды) у пациентов в возрасте 18 - 39 лет - один раз в 6 лет, у пациентов с 40 лет и старше - один раз в 3 года.
Маломобильные граждане, проживающие в отдаленных районах и сельской местности, а также маломобильные граждане, доставка которых в поликлиники затруднена, для проведения профилактического медицинского осмотра или диспансеризации могут быть госпитализированы на срок до 3 дней в стационар, если в нем имеется необходимое медицинское оборудование и медицинские работники.
При выявлении у маломобильного гражданина в ходе проведения диспансеризации заболеваний и (или) состояний, требующих оказания ему специализированной, в том числе высокотехнологичной, медицинской помощи, медицинская организация, проводившая диспансеризацию в стационарных условиях, организует предоставление маломобильному гражданину такой медицинской помощи в соответствии с законодательством Российской Федерации.
В случае если при прохождении гражданином профилактического осмотра или первого этапа диспансеризации не выявлены какие-либо заболевания или факторы риска их развития, требующие дальнейшего обследования, то информация о результатах прохождения диспансеризации направляется гражданину в личный кабинет на портале Госуслуг (если есть), при этом очное посещение медицинской организации для получения результатов диспансеризации не требуется, но у гражданина сохраняется право получить эту информацию в ходе личного приема. Страховая медицинская организация проинформирует гражданина о направлении результатов диспансеризации в личный кабинет на портале Госуслуг посредством смс-сообщения или иным способом.
Гражданину, у которого нет личного кабинета на портале Госуслуг, информация о результатах прохождения диспансеризации передается медицинским работником, ответственным за проведение профилактического осмотра или диспансеризации, в ходе очного приема.
6. Впервые в Программе появился раздел о посещении центров здоровья (центров медицины здорового долголетия).
В этих центрах будут проводиться обследования граждан с целью оценки функциональных и адаптативных резервов здоровья, выявления факторов риска развития неинфекционных заболеваний, включая риск пагубного потребления алкоголя, потребления наркотических средств и психотропных веществ без назначения врача, а также (при наличии соответствующей инфраструктуры в центрах здоровья и врача по медицине здорового долголетия) обследование граждан в целях выявления изменений в организме человека, которые могут привести к преждевременной активации механизмов старения и формированию факторов риска развития заболеваний и самих заболеваний
Обследование будет 2-х этапным. На первом этапе граждане проходят анкетирование через портал Госуслуг и исследования, направленные на определение биологического возраста, после чего принимается решение о проведении дополнительных исследований (второй этап), направленных на выявление изменений в организме человека, которые могут привести к преждевременной активации механизмов старения и формированию факторов риска развития заболеваний. В последующем, врач по медицинской профилактике или врач по медицине здорового долголетия проводит консультирование гражданина и дает рекомендации, направленные на:
ликвидацию или коррекцию признаков преждевременной активации механизмов старения, коррекцию предрисков и факторов риска развития заболеваний (в случае проведения соответствующих исследований в рамках второго этапа);
коррекцию питания (переход на здоровое питание);
формирование оптимального режима двигательной активности;
улучшение когнитивных функций и психологического состояния, включая рекомендации, направленные на вовлечение граждан в творчество, формирование привычки регулярного посещения учреждений культуры и искусства, выставочных и иных культурных мероприятий, в соответствии с рекомендациями, утвержденными Министерством культуры Российской Федерации.
По результатам исследований и консультирования гражданину оформляется и выдается (в том числе в электронном виде) паспорт здоровья.
Страховые медицинские организации проинформируют застрахованных граждан о возможности прохождения обследования в центрах здоровья (центрах медицины здорового долголетия) с указанием адреса ближайшего к месту жительства застрахованного гражданина центра, и будут вести контроль за полнотой проведения исследований.
7. Впервые в Программе появились положения о возможности проводить дистанционное наблюдение за пациентами с применением телемедицинских технологий (в рамках диспансерного наблюдения). Дистанционное наблюдение будет назначаться лечащим врачом (включая программу и порядок дистанционного наблюдения) только после очного приема (осмотра, консультации) и установления диагноза.
Предусматривается возможность предоставления пациентам с артериальной гипертензией и сахарным диабетом медицинских изделий, необходимых для проведения дистанционного наблюдения в рамках базовой программы ОМС (за счёт бюджетных средств и личных средств граждан).
8. Впервые в Программе установлен обособленный раздел об оказании медицинской помощи с применением телемедицинских технологий.
Определены цели использования телемедицинских технологий – повышение доступности медицинской помощи, сокращение сроков ожидания консультаций и диагностики, оптимизация маршрутизации пациентов и повышение эффективности оказываемой медицинской помощи маломобильным гражданам, имеющим физические ограничения, а также жителям отдаленных и малонаселенных районов.
Впервые установлено, что телемедицинские технологии применяются при дистанционном взаимодействии медицинских работников не только между собой, но и при дистанционном взаимодействии медицинских работников с пациентами или их законными представителями.
Телемедицинские технологии применяются в соответствии с порядками оказания медицинской помощи, на основе клинических рекомендаций и с учетом стандартов медицинской помощи, а порядок проведения консультаций с применением телемедицинских технологий утверждается Минздравом России. При этом сохраняются те же права граждан на выбор консультирующей медицинской организации и врача-консультанта, а также соблюдения установленных требований к срокам проведения консультаций.
Соблюдение сроков проведения консультаций при оказании медицинской помощи с применением телемедицинских технологий проконтролируют страховые медицинские организации. Информация о фактах о фактах нарушений сроков будет передаваться территориальным фондам ОМС, а также исполнительным органам субъектов Российской Федерации в сфере охраны здоровья для проведения анализа и принятия управленческих решений.
9. С учетом вводимых новаций уточнены способы оплаты медицинской помощи по ОМС. За счет средств ОМС буду оплачены:
неинвазивное пренатальное тестирования (определение внеклеточной ДНК плода по крови матери);
дистанционное наблюдение за состоянием здоровья пациентов с артериальной гипертензией и сахарным диабетом;
посещений с профилактическими целями центров здоровья (центров медицины здорового долголетия), включая динамическое наблюдение за выявленными предрисками и факторами риска развития заболеваний;
медицинская помощь с применением телемедицинских технологий при дистанционном взаимодействии медицинских работников между собой, в том числе при проведении консилиумов врачей и при дистанционном взаимодействии медицинских работников с пациентами или их законными представителями.
Кроме того, уточнено, что за счет средств ОМС оплачивается:
определение РНК-вируса гепатита C (Hepatitis C virus) в крови методом полимеразной цепной реакции, лабораторная диагностика для пациентов с хроническим вирусным гепатитом C (оценка стадии фиброза, определение генотипа вируса гепатита C);
медицинская помощь при ведении школ для беременных и по вопросам грудного вскармливания.
10. Впервые предусматривается, что по медицинским показаниям медицинские организации могут организовать предоставление лекарственных препаратов для лечения гепатита С для приема пациентами на дому. В этом случае прием врача может проводиться с использованием дистанционных (телемедицинских) технологий, результаты лечения должны быть подтверждены лабораторными исследованиями. Очное пребывание пациента в условиях дневного стационара при этом должно быть не менее 2 дней, включая день госпитализации и день выписки.
11. Уточнены требования к условиям предоставления медицинской помощи, критериям доступности и качества медицинской помощи.
При подозрении на сердечно-сосудистое заболевание сокращены с 14 до 3-х рабочих дней сроки проведения консультаций врачей-специалистов, а сроки проведения диагностических инструментальных и лабораторных исследований, компьютерной томографии, а также оказания специализированной (за исключением высокотехнологичной) медицинской помощи – с 14 до 7 рабочих дней.
12. Впервые в Программе установлены критерии эффективности деятельности страховых медицинских организаций, которые включают:
охват застрахованных лиц информированием о необходимости пройти профилактический осмотр или диспансеризацию, или явки к врачу в целях прохождения диспансерного наблюдения;
охват застрахованных лиц профилактическими осмотрами и диспансеризацией, а также долю застрахованных лиц, состоящих под диспансерным наблюдением, прошедших в полном объеме осмотры и исследования в рамках диспансерного наблюдения;
число подготовленных и направленных в медицинские организации предложений по организации профилактические осмотров и диспансеризации;
число застрахованных лиц, которым оказана помощь в предъявлении претензий к медицинским организациям в связи с отказом в оказании медицинской помощи или некачественным оказанием медицинской помощи и взиманием денежных средств за оказание медицинской помощи путем предоставления им консультаций.
Дополнительная информация
1. Появились положения, стимулирующие медицинские организации и региональные органы управления здравоохранением к повышению финансовой дисциплины, борьбе с просроченной кредиторской задолженностью и рациональному использованию средств ОМС.
Ежемесячное авансирование медицинских организаций, оказывающих медицинскую помощь по ОМС, может быть более 1/12 годового объема, но не более суммы затрат на приобретение основных средств и материальных запасов в 2025 году, и при отсутствии просроченной кредиторской задолженности.
Остатки средств субвенции, предоставляемой из бюджета Федерального фонда обязательного медицинского страхования бюджетам территориальных фондов, не использованные по итогам календарного года и не обеспеченные реестрами счетов и счетов медицинских организаций, участвующих в территориальных программах обязательного медицинского страхования, расчетами за медицинскую помощь, оказанную застрахованным лицам за пределами территории субъекта Российской Федерации, в котором выдан полис обязательного медицинского страхования, начиная с 1 января 2027 г. подлежат возврату в бюджет Федерального фонда обязательного медицинского страхования, за исключением средств обязательного медицинского страхования, перечисленных медицинским организациям в составе подушевых нормативов финансирования первичной медико-санитарной и скорой медицинской помощи.
Запрещается расходование средств ОМС на содержание неиспользуемого коечного фонда средств (за исключением простоя коек, связанного с проведением санитарно-эпидемиологических мероприятий, а также расходов, связанных с оплатой труда медицинских работников, приобретением лекарственных средств (за исключением утилизированных лекарственных препаратов с истекшим сроком годности), расходных материалов, продуктов питания (за исключением списанных продуктов питания (испорченных, с истекшим сроком хранения и т.д.), и иных прямых расходов, непосредственно связанных с оказанием медицинской помощи пациентам в стационаре).
Расходы на разработку, внедрение, развитие, модернизацию и техническое обслуживание государственных информационных систем в сфере здравоохранения субъектов Российской Федерации и их подсистем не могут осуществляться за счет средств ОМС.
При наличии исключительных или неисключительных прав на использование программного продукта (информационной системы) в медицинской организации и постановки программного продукта на учет медицинской организации расходы на разработку, внедрение, развитие, модернизацию и техническое обслуживание государственных информационных систем в сфере здравоохранения субъектов Российской Федерации и медицинских информационных систем медицинских организаций могут быть оплачены за счет средств обязательного медицинского страхования.
Также, устанавливается, что предельный размер расходов медицинских организаций на арендную плату движимого имущества, в том числе на финансовую аренду объектов (лизинг), а также выкуп предмета лизинга в соответствии со статьей 624 Гражданского кодекса Российской Федерации за один объект аренды в расчете на год, осуществляемых за счет средств ОМС, не должен превышать лимит, установленный для приобретения основных средств – до 1 млн рублей, при отсутствии у медицинской организации не погашенной в течение 3 месяцев кредиторской задолженности за счет средств ОМС.
С целью организации проведения противоопухолевой лекарственной терапии в рамках базовой программы ОМС федеральным органам исполнительной власти, органам государственной власти субъектов Российской Федерации в сфере охраны здоровья при осуществлении подведомственными медицинскими организациями закупок одних и тех же лекарственных препаратов рекомендуется организовать проведение совместных закупок, либо совместных конкурсов или аукционов на основании заключенных в соответствии с Федеральным законом «О контрактной системе в сфере закупок товаров, работ, услуг для обеспечения государственных и муниципальных нужд» соглашений о проведении совместного конкурса или аукциона.
2. За счет средств ОМС будут оплачиваться расходы медицинских организаций на использование беспилотных авиационных систем (транспортных средств) для транспортировки биоматериалов, лекарственных препаратов и иных медицинских грузов.
3. Реализация базовой программы обязательного медицинского страхования, в том числе утверждение нормативов объема и финансового обеспечения медицинской помощи в части оказания первичной медико-санитарной помощи (за исключением случаев лечения в условиях дневного стационара), в г. Москве осуществляется с учетом особенностей, устанавливаемых в территориальной программе обязательного медицинского страхования г. Москвы с учетом положений Закона Российской Федерации "О статусе столицы Российской Федерации".
«Капитал медицинское страхование»
8 800 100 81 02 - телефон контакт-центра «Капитал МС»
| Подписаться на Telegram-канал и узнавать важное | |||
Информация для тех, кто хочет делать выводы сам: |
 |
 |
 |
| Для того чтобы оставить отзывы или задать вопрос, вам нужно ЗАРЕГИСТРИРОВАТЬСЯ либо АВТОРИЗОВАТЬСЯ. |
-
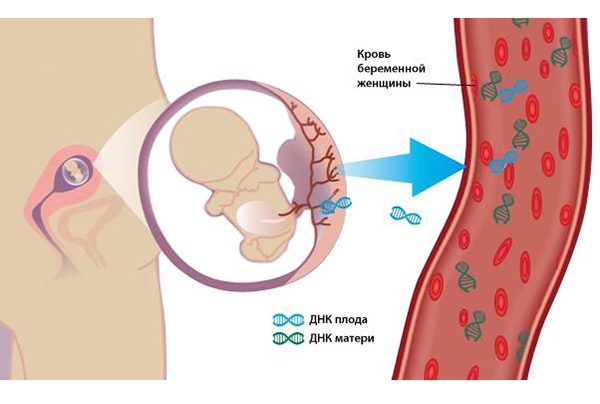 Определение генетических заболеваний и тяжёлых наследственных патологий плода с 10-й недели беременности.подробнее
Определение генетических заболеваний и тяжёлых наследственных патологий плода с 10-й недели беременности.подробнее -
 До этого малышей проверяли на пять наследственных патологий.подробнее
До этого малышей проверяли на пять наследственных патологий.подробнее -
 Развитие сердечно-сосудистого заболевания можно предотвратить или не допустить инфаркт, если вовремя посетить липидный кабинет. Кому это необходимо сделать.подробнее
Развитие сердечно-сосудистого заболевания можно предотвратить или не допустить инфаркт, если вовремя посетить липидный кабинет. Кому это необходимо сделать.подробнее -
 В большинстве случаев гепатит С развивается незаметно и переходит в хроническую форму с многолетним течением без симптомов. Гепатитом С чаще болеют молодые люди.подробнее
В большинстве случаев гепатит С развивается незаметно и переходит в хроническую форму с многолетним течением без симптомов. Гепатитом С чаще болеют молодые люди.подробнее
Преимущество www.medrzn.ru в том, что о заболеваниях, о том, как их избежать или лечить, рассказывают лучшие врачи, попасть на приём к которым есть возможность далеко не у каждого.
Кроме того, вы можете задавать вопросы специалистам и получать на них ответы.
Достоверная и своевременно полученная медицинская информация помогает сохранить здоровье и даже жизнь.



