Диабетическая стопа — сборное понятие, объединяющее группу поздних осложнений сахарного диабета, при которых развиваются патологические изменения стоп в виде гнойно-некротических процессов, язв и костно-суставных поражений, возникающих на фоне специфических изменений периферических нервов, сосудов, кожи и мягких тканей, костей и суставов.
Синдром диабетической стопы, осложненный гнойно-некротическими процессами, является основной причиной ампутаций конечностей при сахарном диабете. В 10 раз чаще синдром диабетической стопы развивается у больных со вторым типом сахарного диабета. По меньшей мере, у 47% больных лечение начинается позднее возможного. Результатом являются ампутации конечностей, увеличивающие смертность больных в 2 раза и повышающие дальнейшую стоимость лечения и реабилитации в 3 раза. Совершенствование вопросов диагностики, профилактики, лечения позволяют снизить частоту и уровень ампутаций.
Синдром диабетической стопы развивается у большинства больных сахарным диабетом 1 типа через 7-10 лет с начала болезни, у больных сахарным диабетом 2 типа может иметь место с начала заболевания. В 85% диабетическая стопа проявляется язвами стоп разной тяжести. Выявляется у 4-10% от общего числа пациентов с сахарным диабетом.
Симптомы диабетической стопы
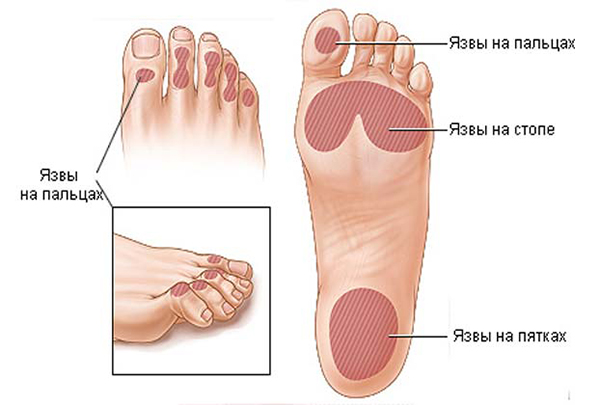
Симптомы заболевания многообразны. На ранних этапах пациенты жалуются на утомляемость ног, зябкость, парестезии. Постоянство и выраженность этих жалоб зависят от стадии заболевания. При длительном существовании диабета развивается деформация стопы с увеличением её поперечного размера, поперечным и продольным плоскостопием, увеличивается в объёме и деформируется голеностопный сустав. Развивается молоткообразная деформация пальцев, гипертрофия головок плюсневых костей с образованием натоптышей (так называемая стопа Шарко). Снижается чувствительность стоп (температурная, тактильная). Этот момент обуславливает частые микротравмы стоп (при выполнении педикюра, обработки мозолей, инородные тела в обуви, тесная обувь, тепловые процедуры). Ввиду расстройства сосудистой и нервной трофики тканей, снижения иммунных сил организма, самопроизвольного заживления полученных микротравм не происходит. В имеющиеся повреждения кожных покровов проникает инфекция. Микроорганизмы получают оптимальные условия для своей жизнедеятельности, бурно размножаются, что и приводит к развитию таких осложнений как флегмоны, трофические язвы, гангрены. Кроме вульгарной микрофлоры в имеющиеся микротрещины кожи стоп легко попадают и размножаются грибы, что способствует развитию поверхностных и глубоких микозов.
У больных с синдромом диабетической стопы снижается толерантность к физической нагрузке: больной не может пройти 500-600 метров без остановки из-за болей в ногах. С течением времени это расстояние стремительно сокращается.
Диагностика диабетической стопы
В диагностике синдрома диабетической стопы ведущее значение имеют клинические проявления заболевания в сочетании с установленным диагнозом сахарного диабета.
Зачастую больные приходят к врачу с характерными жалобами на онемение. Похолодание стоп, парестезии в нижних конечностях. При осмотре выявляются характерные изменения кожных покровов. При обследовании таких пациентов у них впервые выявляется повышенный уровень глюкозы в крови и впервые в жизни устанавливается диагноз сахарного диабета.
Ведущими диагностическими методами являются: ультразвуковая доплерография с дуплексным сканированием сосудов нижних конечностей, нейромиография, определение кислородного насыщения тканей.
Примерная программа обследования:
1. Для всех больных при каждой консультации
• осмотр специалистов: эндокринолога, хирурга, невролога, офтальмолога (осмотр глазного дна);
• измерение лодыжечно-плечевого индекса (допплеровский аппарат);
• измерение транскутанного напряжения по кислороду;
• гликемический профиль и определение уровня гликозилированного гемоглобина;
• липиды крови: уровень холестерина, ЛПНП, триглицериды, ЛПВП.
2. У больных с отсутствием пульса на артериях стопы, снижением ЛПИ ниже 0,9, снижением насыщения кислородом тканей ниже 60, клиникой перемежающейся хромоты
• ультразвуковая допплерография и цветное дуплексное картирование артерий нижних конечностей;
• консультация ангиохирурга.
3. У больных с деформацией стоп
• рентгенография стоп;
• консультация ортопеда.
4. У больных с язвенными дефектами стоп
• микробиологическое исследование раневого отделяемого (посев);
• рентгенография стоп.
Лечение диабетической стопы
Консервативное лечение
Терапия диабетической стопы включает базовые — обязательные для всех больных — и дополнительные, т.е. проводимые по показаниям мероприятия.
К базовым относятся:
• профилактика полинейропатии: контроль глюкозы, давления, гиперлипидемии;
• подиатрический уход за стопой;
• разгрузка стопы.
К дополнительным:
• антимикробная терапия;
• лечение болевого синдрома;
• лечение нейропатии;
• лечебная разгрузка и иммобилизация стопы;
• лечение ангиопатии;
• местное лечение язв и ран.
При развитии синдрома диабетической стопы пациент должен быть переведён на инсулин, независимо от формы основного заболевания. Назначается группа препаратов, улучшающих трофику тканей (нейро- и ангиопртекторы), витамины группы В. Проводится коррекция имеющихся метаболических нарушений. Необходима коррекция системы свертывания крови. Назначаются общие и местные препараты антимикробного действия. Может потребоваться коррекция имеющихся нарушений иммунной защиты организма.
При присоединении гнойно-некротических осложнений может потребоваться неотложное оперативное вмешательство.
Операции при диабетической стопе
• Оперативные вмешательства на магистральных сосудах нижних конечностей у больных с сахарным диабетом (ангиопластика, стентирование артерий нижних конечностей, аутовенозное шунтирование, эндартерэктомия) имеют ограниченное применение у данной категории больных. Это обусловлено тем, что при сахарном диабете в первую очередь страдает микроциркуляторное русло вследствие так называемого гиалиноза. Таким образом, вмешательство, направленное на усиление артериального кровотока тканей, не приведет к повышению насыщаемости их кислородом.
Вмешательства на магистральных артериях у больных с сахарным диабетом могут быть показаны при сочетании сахарного диабета с атеросклеротическим поражением магистральных сосудов. Но к показаниям для такого рода оперативных вмешательств нужно подходить аккуратно и взвешенно.
• Вскрытие абсцессов, флегмон, некрэктомии.
• Ампутации
На сегодняшний день идет постоянный поиск новых методов лечения для сохранения конечностей и заживления трофических поражений.
Профилактика диабетической стопы
Необходимо:
• строго контролировать уровень глюкозы в крови, вовремя консультироваться у эндокринолога;
• отказаться от курения;
• носить хлопчатобумажные или шерстяные носки (не синтетические), свободную кожаную обувь;
• ежедневно проводить гимнастику для стоп, ходить не менее 2 часов;
• лечить у дерматолога грибковые поражения ногтей (потемнение, расслоение ногтя);
• не реже 1 раза в год (а при наличии изменений — 1 раз в месяц) обследоваться.
• при уже имеющейся диабетической стопе не реже 2 раз в год проходить курс инфузионной терапии в условиях стационара.
Нужно делать каждый вечер:
- внимательно осмотреть стопы, используя зеркало для осмотра плохо доступных участков (при плохом зрении нужно воспользоваться помощью родных);
- вымыть ноги тёплой (ни в коем случае не горячей) водой с детским мылом или слаборозовым раствором перманганата калия;
- тщательно высушить кожу личным полотенцем, особенно межпальцевые промежутки (промокать, а не тереть);
- смазать кожу смягчающим кремом тонким слоем (детский крем);
- если нужно, очень аккуратно постричь ногти, оставляя их не очень короткими, состригая ноготь прямо, не закругляя края (при плохом зрении самостоятельно стричь ногти запрещено).
Чего не делать
• не ходить босиком, особенно на улице, в местах общего пользования;
• не парить ноги, не мыть их горячей водой;
• не пользоваться грелками;
• не делать солевых ванночек;
• не пользоваться мазевыми повязками без назначения врача;
• не применять средства для размягчения мозолей;
• не пользоваться чужими носками, обувью, не посещать общую баню;
• не подходить близко к открытому огню и нагревательным приборам;
• не обрабатывать ноги, не стричь ногти самостоятельно при плохом зрении;
• не заниматься самостоятельным лечением. Самостоятельно не лечить мозоли, потёртости, натоптыши, гиперкератозы, трещины.
Когда больному сахарным диабетом необходимо обратиться к специалисту
• при развитии вросшего ногтя;
• при ушибах, потёртостях, ожогах;
• при потемнении пальцев, появлении болей в икрах при ходьбе и в покое;
• при потере чувствительности стоп;
• при ранах любого размера и любой причины;
• при язвах и нагноениях;
• когда подошёл срок, назначенный врачом или возникли любые вопросы, касающиеся стоп.
К кому НЕЛЬЗЯ обращаться
• соседи, родственники, знакомые, фармацевты в аптеках не могут давать консультаций пациентам с синдромом диабетической стопы и лечение по их рекомендациям запрещено;
• реклама кремов, мазей, лекарственных средств, биодобавок и устройств в печати, на радио и по телевидению не всегда бывает достоверной, и следовать ей без рекомендации врача не следует.
На заметку
Диабетическая обувь
- Специализированная ортопедическая обувь способна вдвое снизить количество рецидивов язв стоп при диабете. Отличительными особенностями "диабетической обуви" являются ее индивидуализация с учетом особенностей патологии стопы у каждого пациента, специальная бесшовная конструкция, наличие дополнительного объема для вкладывающейся стельки, а также способность рационально распределить давление на подошве с исключением избыточного давления на стопу.
- Важное место в профилактике занимает подиатрический уход за стопой, включающий обработку проблемных зон стопы, удаление гиперкератоза, применение увлажняющих и питательных кремов для кожи стоп. Гиперкератоз является фактором риска образование язвы и формируется вследствие усиленного ороговения кожи в местах биомеханической нагрузки. Гипергликемия и усиленное гликирование кожи и подкожной клетчатки ускоряют процесс образования гиперкератоза. Если гиперкератоз не обрабатывать, то он сам может стать пусковым механизмом развития язвенного дефекта.
- Фактически все кремы, разрешённые к применению больным сахарным диабетом, содержат мочевину в различной концентрации. Мочевина способствует активному увлажнению сухой кожи, развившейся в результате снижения функции потовых желез.
- Изменения в нерве обратимы в 50% случаев, и только у 25% больных они носят необратимый характер.
Таким образом, тщательное следование изложенным выше рекомендациям позволит сохранить как можно дольше нормальную функцию стопы у больного сахарным диабетом.
 Заболевание развивается вследствие хронического дефицита инсулина и сопровождается расстройствами углеводного, белкового и жирового обмена. Что может способствовать развитию сахарного диабета и как лечат диабет. Узнаём.подробнее
Заболевание развивается вследствие хронического дефицита инсулина и сопровождается расстройствами углеводного, белкового и жирового обмена. Что может способствовать развитию сахарного диабета и как лечат диабет. Узнаём.подробнее Диабетическая нефропатия — поражение почек, развивающееся у больных сахарным диабетом 1-го и 2-го типов. Про стадии, диагностику, лечение заболевания.подробнее
Диабетическая нефропатия — поражение почек, развивающееся у больных сахарным диабетом 1-го и 2-го типов. Про стадии, диагностику, лечение заболевания.подробнее Особенности сахарного диабета у детей: симптомы, типы, диета, эффективность лечения диабета у детей, доступность инсулиновых помп и расходных материалов в Рязани.подробнее
Особенности сахарного диабета у детей: симптомы, типы, диета, эффективность лечения диабета у детей, доступность инсулиновых помп и расходных материалов в Рязани.подробнее






С праздниками вас.
Вопрос :
У мужа диабет 2
Появилась диабетическая стопа
Как попасть к вам на прием.
Назначьте дату и время