Сердце практически полностью состоит из мышечной ткани, способной безустанно работать на протяжении всей жизни человека. Для интенсивной и постоянной работы сердечная мышца — миокард — нуждается в постоянном снабжении питательными веществами и кислородом. Прекращение их поступления к клеткам сердца с током крови даже на короткое время приводит к грубому нарушению процесса обмена веществ, разрушению клеток и омертвению тканей. Так и формируется инфаркт миокарда.
Инфаркт миокарда — это крайне тяжёлое и опасное состояние, при котором очень высок риск летального исхода. Инфаркт миокарда приводит к грубому нарушению работы всей сердечно-сосудистой системы, и ставит жизнь человека под угрозу. Поэтому инфаркт миокарда является одной из ведущих причин смертности от сердечно-сосудистых заболеваний.
Что такое инфаркт
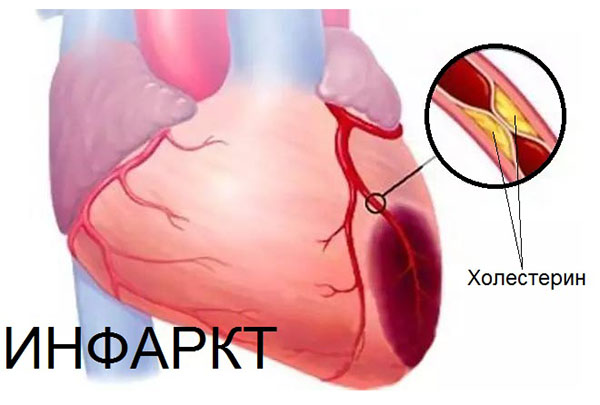
Инфаркт миокарда — это острая форма ишемической болезни сердца. Основная причина — нарушение кровотока по сосуду, питающему сердечную мышцу. Это может произойти из-за тромбоза атеросклеротически поражённой артерии или эмболии (закупорки) одной из ветвей коронарных артерий, при её разрыве или при резком спазме. Если кровоснабжение нарушается на 15-20 минут и более, «голодающий» участок сердца умирает. Этот участок гибели — некроза — сердечных клеток и называют инфарктом миокарда (от лат. infarcire — начинять, набивать).
При инфаркте миокарда омертвевает участок ткани сердечной мышцы, он теряет все свойства, характерные для своей жизнедеятельности. Это негативно сказывается на работе всего сердца и, соответственно, других органов и систем. Выраженность нарушений зависит от величины зоны инфаркта. Их разделяют на крупноочаговые, при которых некроз распространяется на всю толщину сердечной мышцы, и мелкоочаговые. Более опасен крупноочаговый инфаркт передней стенки миокарда, он может быть причиной острой сердечной недостаточности.
У человека, перенесшего инфаркт, в повреждённой зоне происходят восстановительные процессы: дефект тканей замещается рубцом из соединительной ткани. Но она выполняет только «косметический ремонт», так как не способна работать как сердечная мышца. Рубец остаётся на всю жизнь, рассосаться он не может, и о перенесённом инфаркте сердце «помнит» всегда.
Локализация инфаркта миокарда, как правило, соответствует поражению определённой коронарной артерии. Поэтому он может находиться в различных участках сердечной мышцы, однако чаще всего он поражает левую часть сердца, которая испытывает наибольшую нагрузку.
Выделяют:
- передний инфаркт — поражение передней стенки левого желудочка сердца;
- задний инфаркт — поражение задней стенки левого желудочка сердца;
- базальный (нижний) инфаркт — поражение нижней стенки левого желудочка сердца;
- верхушечный инфаркт — поражение верхушки левого желудочка сердца;
- септальный инфаркт — поражение межжелудочковой перегородки;
- циркулярный инфаркт — поражение сразу нескольких стенок левого желудочка.
Симптомы (признаки) инфаркта
Человек при инфаркте ощущает нестерпимую боль за грудиной, которая не снимается приёмом даже нескольких таблеток нитроглицерина подряд.
Основное проявление инфаркта миокарда — длительный приступ интенсивной боли в груди. Его образно называют «криком голодного сердца о помощи». Обычно боль бывает интенсивной сжимающей, раздирающей, жгучей, локализуется в центре грудной клетки (за грудиной) или левее, нередко распространяясь вверх и вправо, отдаёт в левую руку или обе руки, в спину, в лопатку, нижнюю челюсть. Как правило, приступ длится несколько часов, а иногда даже суток, сопровождаясь резкой слабостью, чувством страха смерти, а также одышкой и другими признаками нарушения работы сердца.

Причины инфаркта
Огромную роль в развитии инфаркта миокарда играет атеросклероз коронарных сосудов — процесс, при котором в стенке крупных артерий откладываются некоторые жиры (холестерин и другие липиды), если они в избытке содержатся в крови. Образуется бляшка, приводящая к сужению просвета сосуда. Важно, что повреждение или разрыв атеросклеротической бляшки является основой для развития тромбоза и критического сужения (спазма) коронарных артерий, приводящих к инфаркту.
К факторам риска возникновения инфаркта миокарда относятся состояния или болезни, а также обстоятельства жизни (и зависящие от нас, и нет), при которых вероятность заболеть наиболее высока.
- Атеросклероз и повышенный уровень холестерина в крови — основные факторы риска;
- Артериальная гипертония. Она приводит к утолщению стенок сердца, что увеличивает потребность сердца в кислороде и снижает выносливость миокарда по отношению к недостатку кислорода. Артериальная гипертония ускоряет и развитие атеросклероза.
Курение — один из наиболее существенных факторов риска. Оно вызывает сужение коронарных сосудов сердца и снижает снабжение сердечной мышцы кровью, вызывает риск атеросклероза сосудов, ускоряет свертываемость крови (образование тромбов).
Ожирение и другие нарушения обмена жиров. Эти факторы провоцируют ускоренное развитие атеросклероза, гипертонии, диабета.
Сахарный диабет. Влияет на функцию и кровоснабжение миокарда, определяя склонность к тромбозу.
Недостаток движения. Малоподвижный образ жизни плохо сказывается на обмене веществ, является одной из причин ожирения и сахарного диабета.
Стресс и депрессия. Вызывают спазмы коронарных артерий, повышают артериальное давление.
Возраст. Вероятность инфаркта (также как и атеросклероза коронарных артерий) повышается после 40-50 лет.
Пол. Как показывают статистические исследования, чаще инфаркт миокарда развивается у мужчин в возрасте от 40 до 60 лет. Риск развития его у женщин значительно увеличивается в период менопаузы (т.к. до рубежа климакса сосуды женщин защищены от атеросклероза эстрогенами и другими половыми гормонами).
Наследственность. Хотя бы у одного из прямых родственников до 55 лет был инфаркт миокарда, инсульт, ИБС.
Диагностика инфаркта
Диагностика заболевания основывается на обнаружении симптомов болезни (приступ стенокардии длительностью более 30 минут, который не проходит под действием лекарств, сильная боль в груди, одышка, нарушения сердечного ритма) и на дополнительных методах исследования, указывающих на наличие зоны некроза в сердечной мышце. Среди последних наиболее доступный, распространённый и информативный метод — электрокардиограмма (ЭКГ). На ЭКГ пациента с инфарктом выявляются специфические признаки поражения сердечной мышцы. По ним можно установить не только наличие повреждения, но и предположить его размеры и локализацию.

Ещё один метод (весьма чувствительный, но достаточно дорогостоящий и доступный в специализированных клиниках) — определение ферментов крови (КФК, МВ-фракция КФК) и белков, специфичных для сердечной мышцы (тропонины). Во время инфаркта из миокарда в кровь попадают определённые виды ферментов и белков, по концентрации которых можно определить наличие инфаркта.
Кроме того, для уточнения некоторых особенностей болезни (области и степени поражения) могут применяться другие методы диагностики, например, УЗИ сердца.
Первая помощь при инфаркте
При инфаркте важно вовремя оказать больному человеку первую помощь.
Зачастую первую помощь себе должен оказать сам больной.
Как только произошёл сердечный приступ, необходимо организовать себе покой, доступ свежего воздуха, сделать одну ингаляцию нитро-спрея или принять одну таблетку нитроглицерина под язык.
Если через 5 минут боль не прошла, нужна вторая ингаляция нитро-спрея или вторая таблетка нитроглицерина под язык.
Если ещё через 5 минут боль не прошла, нужна третья ингаляция нитро-спрея или вторая таблетка нитроглицерина под язык.
Кроме того, нужно принять 1 таблетку аспирин (250 мг) — разжевать её.
Немедленно вызвать Скорую помощь.
Внимание! Если аспирин или нитроглицерин не доступны, а боль сохраняется более 5 минут — срочно вызывайте Скорую помощь.
Лечение инфаркта
Лечение инфаркта миокарда должно быть начато как можно скорее. Его успех во многом зависит от качества и своевременности оказания медицинской помощи.
Лечение проводится в больнице и заключается в обезболивании, терапии по предотвращению тромбообразования, поддержке работы сердца (в случае сердечной недостаточности), устранению нарушений ритма и т. д. При неэффективности лекарственной терапии показано хирургическое восстановление проницаемости коронарных артерий. К таким методам относятся коронарная баллонная ангиопластика и эндопротезирование (стентирование) артерий.
Профилактика инфаркта
Профилактика инфаркта миокарда, как и любого другого заболевания, может быть первичной и вторичной.
Первичная профилактика основывается на соблюдении принципов здорового образа жизни, следовании медицинским рекомендациям, чтобы предотвратить развитие ишемической болезни сердца, нормализовать уровень артериального давления, контролировать вес и предупредить развитие сахарного диабета: правильное питание, физическая активность, отказ от вредных привычек.
Следует тщательно контролировать уровень артериального давления. За повышение уровня значения артериального давления принимаются значения 140 мм рт. ст. и выше — для систолического и 90 мм рт. ст. и выше — для диастолического.
Развитие сахарного диабета влияет на увеличение риска возникновения сердечно-сосудистых осложнений. Таким образом, необходим контроль уровня сахара крови. Этого можно достичь с помощью диет, которые предусматривают ограниченное потребление легкоусвояемых углеводов.
Очень важно бросить курить, так как курение — один из самых «агрессивных» факторов риска.
Вторичная профилактика (после перенесённого инфаркта миокарда) включает в себя:
- приём лекарственных препаратов, рекомендованных по выписке из стационара при отсутствии противопоказаний;
- отказ от вредных привычек;
- поддержка кровяного давления на уровне ниже 140 мм рт. ст. и ниже 90 мм рт. ст. (для людей, страдающих сахарным диабетом, — ниже 130/80 мм рт.ст.);
- рациональное питание (отказ от богатой холестерином пищи, отказ от животных жиров), - контроль массы тела;
- внимательное отношение к образу жизни и привычкам, к диете и повседневной физической активности (ходьба на свежем воздухе до 5 километров в сутки).
 Гипертония способствует более быстрому развитию и тяжёлому течению атеросклероза и возникновению опасных для жизни осложнений. Кроме того, гипертония является одной из самых частых причин смерти молодых людей.подробнее
Гипертония способствует более быстрому развитию и тяжёлому течению атеросклероза и возникновению опасных для жизни осложнений. Кроме того, гипертония является одной из самых частых причин смерти молодых людей.подробнее Заболевание развивается вследствие хронического дефицита инсулина и сопровождается расстройствами углеводного, белкового и жирового обмена. Что может способствовать развитию сахарного диабета и как лечат диабет. Узнаём.подробнее
Заболевание развивается вследствие хронического дефицита инсулина и сопровождается расстройствами углеводного, белкового и жирового обмена. Что может способствовать развитию сахарного диабета и как лечат диабет. Узнаём.подробнее Ежегодно инсульт переносят более 500 тыс. россиян, причём каждые 1,5 минуты он поражает новую жертву и при этом является одним из наиболее распространённых заболеваний людей среднего и пожилого возраста.подробнее
Ежегодно инсульт переносят более 500 тыс. россиян, причём каждые 1,5 минуты он поражает новую жертву и при этом является одним из наиболее распространённых заболеваний людей среднего и пожилого возраста.подробнее Сложно ли рязанцу с сердечно-сосудистым заболеванием получить высокотехнологичную медицинскую помощь? Выясняем, как это сделать.подробнее
Сложно ли рязанцу с сердечно-сосудистым заболеванием получить высокотехнологичную медицинскую помощь? Выясняем, как это сделать.подробнее








Маме 70 лет, на группе, регулярные приступы жжения за грудиной последнее время и скачки давления. на скорой два раза за три месяца увозили на госпитализацию в кардиологию Скопина с прединфарктным состоянием.
Выписали со следующим диагнозом: Прогрессирующая стенокардия со стабилизациеЙ в стенокардию
напряжения ФК З. , Гипертоническая болезнь 3ст.Зст .риск4 Полная блокада ПНПГ,
0диночные наджелудочковые экстрасистOлы [ по ХМ-ЭКГJ. Атеросклероз и расширенLlе
вOсходящеЙ aopTt,i, Недостаточность МК 1-2 ст. АК 1 ст. ТК 1,-Z ст, ХСН Z Д,ФК Z. ЦВБ:
ДЭП 2 ст", последствия 0НМК от 20t}5, 2007,2008,2011 год . ХБП 2 ст,
проживает в Скопинском районе. Проконсультируйте нас, пожалуйста, по возможным методам лечения для облегчения приступом, имеется в ввиду стенирование, шунтирование и тд. В рекомендация написали КАГ в плановом порядке. И насколько возможно попасть в кардиодиспанчер для проведения необходимого лечения.
Заранее огромное спасибо