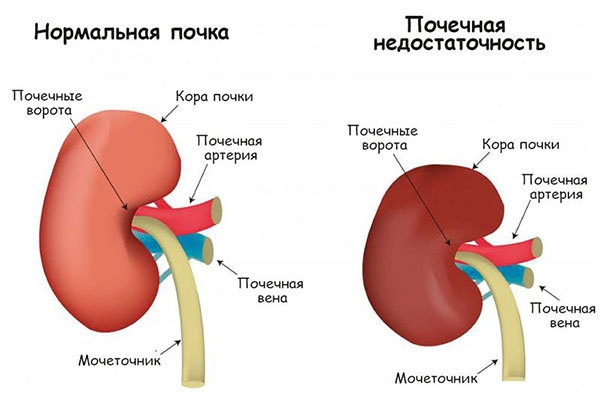
Острая почечная недостаточность (ОПН) — внезапно возникшее, потенциально обратимое прекращение выделительной функции почек, проявляющееся быстро нарастающей интоксикацией отходами обмена веществ собственного организма и тяжелыми нарушениями обмена воды и микроэлементов.
ОПН возникает в 5 раз чаще у пожилых людей, чем у молодых. Более чем в половине случаев причинами ОПН служит множественная травма и операции на сердце и крупных сосудах, акушерско-гинекологическая патология. За последние 10 лет существенно возрос удельный вес лекарственной ОПН.
Выделяют три варианта ОПН, требующие различного подхода в лечении:
■ преренальная (ишемическая), обусловленная острым нарушением почечного кровотока (около 55% случаев);
■ ренальная (паренхиматозная), возникающая вследствие поражения самой ткани почек (40% случаев);
■ постренальная (обструктивная), развивающаяся вследствие острого нарушения оттока мочи (5% случаев).
Симптомы острой почечной недостаточности
В развитии ОПН выделяют четыре периода:
• начальное действие причинного фактора (от нескольких часов до 3 суток);
• олигоанурический период (составляет 5-10 дней) – резкое сокращение или полное прекращение выделения мочи;
• восстановление диуреза (мочевыделения) – последующие 5-10 дней;
• полное выздоровление (6-12 месяцев).
Диагностика острой почечной недостаточности
Измерение диуреза (контроль объема выделенной мочи за сутки) позволяет своевременно диагностировать нарушение деятельности почек более чем у 90% больных, однако олигурию нередко выявляют лишь через 24-48 часов после развития ОПН.
В 10% больных наблюдается отсутствие стадии олигурии, при которой интоксикация продуктами распада белков в организме развивается вследствие усиления активности этого распада. Поэтому наибольшую ценность для ранней диагностики ОПН имеют лабораторные методы: определение уровня мочевины, креатинина, калия в крови, кислотно-щелочного состояния крови.
Обязательные лабораторные исследования:
• общий анализ крови;
• биохимический анализ крови;
• кислотно-щелочное состояние.
• иммунологический статус;
• электрофорез белков крови и мочи.
Обязательные клинические исследования:
■ контроль АД;
■ контроль диуреза;
■ оценка изменений массы тела;
■ контроль температуры тела;
■ электрокардиография; ЭхоКГ;
■ УЗИ почек;
■ рентгенография органов грудной клетки;
■ измерение центрального венозного давления (ЦВД).
Лечение острой почечной недостаточности
Преренальная и постренальная формы ОПН излечиваются после устранения причин их вызвавших (восстановление кровоснабжения почек или проходимости мочевых путей). Лечения ишемической и нефротоксической ОПН не существует. Главное при таких вариантах ОПН не допустить прогрессирования поражения почек: устранить сосудистые нарушения, удалить токсичные для почек вещества и дополнительные повреждающие факторы. Важным является также предупреждение и лечение осложнений ОПН. Лечение других вариантов ренальной ОПН определяется ее причиной.
Суточное количество жидкости, вводимой внутрь или внутривенно, должно превышать потери с мочой, рвотой, диареей на 400 мл.
Диета должна быть с низким содержанием белка, низкокалиевой и высококалорийной (не ниже 2000 ккал/сут).
Прогноз острой почечной недостаточности
Существенно ухудшает прогноз присоединение инфекций. Острые инфекции не только ухудшают прогноз ОПН, но и «маскируют» симптомы ОПН, затрудняя своевременную диагностику.
Полное выздоровление наступает в 35-40% случаев, частичное выздоровление (с неполным восстановлением функции почек) — в 10-15%.
Неблагоприятный отдаленный прогноз с исходом в ХПН и последующим переводом на регулярный гемодиализ встречается в среднем в 3% случаев.
РАСЧЁТ БЕЛКА ПРИ МАЛОБЕЛКОВОЙ ДИЕТЕ
Порция продуктов в граммах, содержащая 5 г белка
|
Продукты
|
Масса порции, г
|
|
Хлеб
|
60
|
|
Рис
|
75
|
|
Крупы (гречневая, овсяная)
|
55-75
|
|
Яйцо куриное (одно)
|
50
|
|
Мясо
|
25
|
|
Рыба
|
25
|
|
Творог
|
30
|
|
Сыр
|
15-25
|
|
Сало (шпиг)
|
300
|
|
Молоко
|
150
|
|
Сметана, сливки
|
200
|
|
Масло сливочное
|
500
|
|
Картофель
|
300
|
|
Фасоль
|
25
|
|
Горох свежий
|
75
|
|
Грибы свежие
|
150
|
|
Шоколад
|
75
|
|
Мороженое сливочное
|
150
|
 Хроническая почечная недостаточность зачастую возникает из-за сахарного диабета и гипертонии: симптомы заболевания, его диагностика и современное лечение.подробнее
Хроническая почечная недостаточность зачастую возникает из-за сахарного диабета и гипертонии: симптомы заболевания, его диагностика и современное лечение.подробнее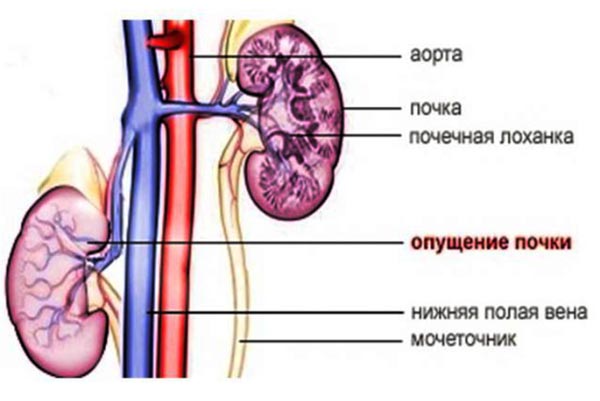 Опущение почки — это врожденный дефект, при котором почка расположена неправильно. Как правило, люди с опущением почки никак этого не ощущают, но иногда из-за этого дефекта возникают боли в животе или мочевые проблемы.подробнее
Опущение почки — это врожденный дефект, при котором почка расположена неправильно. Как правило, люди с опущением почки никак этого не ощущают, но иногда из-за этого дефекта возникают боли в животе или мочевые проблемы.подробнее Почки играют ключевую роль в очищении организма, в том числе артерий. Если ваши почки нездоровы, они не в состоянии очищать кровь как следует. Это может привести к преждевременному старению артерий.подробнее
Почки играют ключевую роль в очищении организма, в том числе артерий. Если ваши почки нездоровы, они не в состоянии очищать кровь как следует. Это может привести к преждевременному старению артерий.подробнее На этот простой вопрос нет простого ответа. Потребность в воде зависит от многих факторов: состояния здоровья, степени активности и климата, в котором вы живёте. Мы поможем вам понять, достаточно ли вы пьёте жидкости.подробнее
На этот простой вопрос нет простого ответа. Потребность в воде зависит от многих факторов: состояния здоровья, степени активности и климата, в котором вы живёте. Мы поможем вам понять, достаточно ли вы пьёте жидкости.подробнее