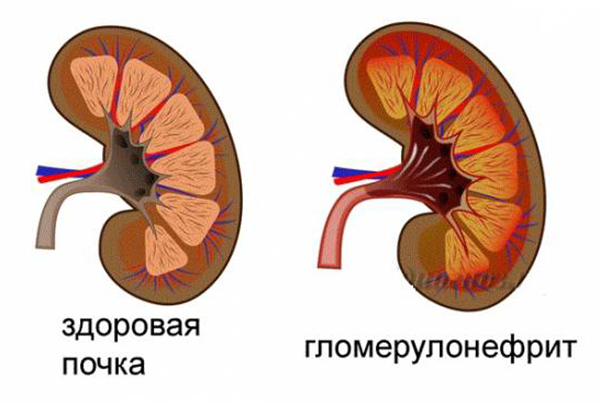
Гломерулонефрит (ГН) — групповое понятие, которое объединяет заболевания почек, характеризующееся воспалительными изменениями и снижением их функции, нередко сопровождающееся отёками и артериальной гипертонией.
Первичный (идиопатический) ГН — заболевание с первичным поражением почек.
Вторичный ГН — поражение почек в рамках системных и иных заболеваний, а также вследствие лечебных вмешательств.
По характеру течения выделяют:
• острый ГН (давностью не более 3 - 12 недель);
• хронический ГН (при давности заболевания, приближающейся к одному году и более);
• быстро прогрессирующий ГН (гломерулонефрит, приводящий к почечной недостаточности в течение нескольких недель или месяцев).
Причины большинства форм ГН неизвестны. Однако в развитии части из них установлена роль бактериальной инфекции (особенно некоторых видов стрептококка, вирусов, в частности вирусов гепатита В и гепатита С, ВИЧ), лекарственных средств (препараты золота, D-пенициллин) и других экзогенных и эндогенных факторов.
Острый гломерулонефрит — одна из форм ГН, характеризующаяся внезапным развитием заболевания. Характерные признаки:
- гематурия (появление примеси крови (наличие эритроцитов) в общем анализе мочи);
- протеинурия (появление повышенного количества белка в анализах мочи, что не характерно для мочи здоровых людей);
- повышение артериального давления;
- появление отёков;
- преходящее (временное) нарушение функции почек.
Острый ГН часто связан с инфекционными заболеваниями. Одним из таких постинфекционных нефритов является острый постстрептококковый ГН (ОПСГН), который отличается от других острых ГН типичными лабораторными признаками.
Чаще он развивается у детей: пик заболеваемости приходится на возраст от 2 до 6 лет; около 5% случаев заболевания регистрируют у детей младше 2 лет и от 5 до 10% — у взрослых старше 40 лет. Формы с неярко выраженными симптомами встречаются в 4-10 раз чаще, чем формы с типичными проявлениями (последние характерны для мужчин). ОПСГН чаще развивается в зимние месяцы и преимущественно после фарингита.
Симптомы гломерулонефрита
- предшествующая стрептококковая инфекция (ангина, фарингит и т.д.);
- возможно стертое течение;
- общее недомогание, слабость, тошнота, иногда с рвотой;
- тупые боли в пояснице;
развернутый остронефритический синдром (отеки, гематурия, повышение артериального давления, уменьшение выделения мочи).
У 96% больных отмечают минимум два из этих симптомов.
- Отёки — главная жалоба большинства больных (для подростков характерны отёки на лице и лодыжках, для детей младшего возраста — распространённые отёки).
- Повышение артериального давления развивается более чем у 80% больных, но только у половины из них требует назначения антигипертензивных лекарственных препаратов.
- Гематурия (появление примеси крови в моче) — обязательный симптом ОПСГН; может сохраняться в течение многих месяцев после острого периода.
Лабораторная диагностика
• общий анализ мочи (гематурия, протеинурия, появление «цилиндров» — специфический признак воспаления канальцев почек);
• биохимический анализ крови (уровень креатинина в сыворотке крови может повышаться до 2 мг/дл и более);
• выявление антистрептококковых антител в анализе крови (у больных с фарингитом более чем в 95% случаев; у больных с инфекцией кожи в 80% случаев;
ложноположительные результаты — 5%);
• повышение уровня гамма-глобулинов сыворотки крови.
Особенности течения острого ГН у детей и взрослых
Для детей характерно сравнительно лёгкое, неосложненное течение.
У взрослых (особенно пожилых) значительно чаще наблюдается одышка, признаки застоя в малом круге кровообращения, уменьшение выделения мочи, массивная потеря белка с мочой, возможен летальный исход в острый период болезни.
Типичный больной ОПСГН — это мальчик в возрасте от 2 до 14 лет, у которого внезапно развиваются отёки век и лица, количество мочи уменьшается, она становится тёмной, повышается артериальное давление. Как правило, объём мочи через 4-7 дней увеличивается, вслед за этим проходят отёки, нормализуется артериальное давление.
Общие принципы лечения гломерулонефрита
- Постельный режим в первые 3-4 недели болезни при значительных отеках, выраженном повышении артериального давления;
- значительное ограничение потребления поваренной соли (до 1-2 г/сут) и воды в острый период болезни, особенно при выраженных признаках. В первые 24 часа рекомендуют полностью прекратить прием жидкости, что само по себе может привести к уменьшению отеков. В дальнейшем прием жидкости не должен превышать диуреза (объема выделенной за сутки мочи);
- ограничение приема белка до 0,5 г/кг при резком снижении выделения мочи (олигурии);
- лечение стрептококковой инфекции (больные и их родственники). Такая терапия, прежде всего, показана, если ОПСГН возникает после перенесенного фарингита, тонзиллита, гнойничкового поражения кожи, особенно при положительных результатах посевов с кожи, зева, а также при высоких показателях антистрептококковых антител в крови;
- нормализация АД, уменьшение отеков;
- поддержание водно-электролитного баланса;
- лечение осложнений (энцефалопатия, отек легких, острой почечной недостаточности);
- иммунодепрессивная терапия при затянувшемся течении ГН.
При развитии признаков почечной недостаточности показан гемодиализ.
В целом прогноз при ОПСГН достаточно благоприятный, летальный исход в острый период ГН или тяжёлая хроническая почечная недостаточность отмечаются менее чем у 2% больных. Это связано как с благоприятным естественным течении болезни, так и с современными возможностями лечения осложнений ОПСГН.
У детей прогноз лучше, чем у взрослых.
Периодические изменения лабораторных показателей крови и мочи наблюдаются довольно часто и могут сохраняться в течение нескольких лет. Как правило, эти изменения в конце концов разрешаются, и частота развития хронической почечной недостаточности (ХПН) крайне низка. Тем не менее, через многие годы после эпизода ОПСГН возможно развитие стойкой артериальной гипертензии и/или ХПН.
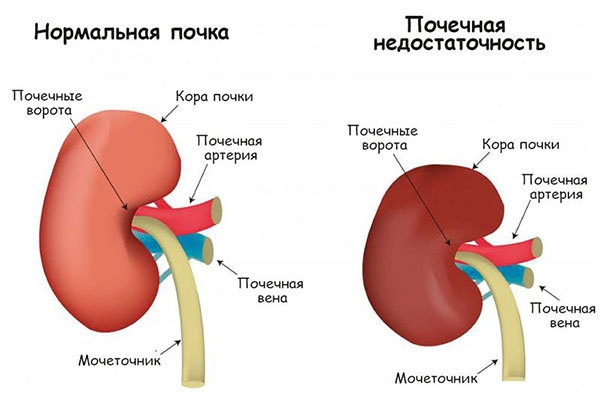 Это внезапно возникшее, потенциально обратимое прекращение выделительной функции почек. Симптомы заболевания, его диагностика и современное лечение в Рязани.подробнее
Это внезапно возникшее, потенциально обратимое прекращение выделительной функции почек. Симптомы заболевания, его диагностика и современное лечение в Рязани.подробнее Хроническая почечная недостаточность зачастую возникает из-за сахарного диабета и гипертонии: симптомы заболевания, его диагностика и современное лечение.подробнее
Хроническая почечная недостаточность зачастую возникает из-за сахарного диабета и гипертонии: симптомы заболевания, его диагностика и современное лечение.подробнее Гипертония способствует более быстрому развитию и тяжёлому течению атеросклероза и возникновению опасных для жизни осложнений. Кроме того, гипертония является одной из самых частых причин смерти молодых людей.подробнее
Гипертония способствует более быстрому развитию и тяжёлому течению атеросклероза и возникновению опасных для жизни осложнений. Кроме того, гипертония является одной из самых частых причин смерти молодых людей.подробнее Почки играют ключевую роль в очищении организма, в том числе артерий. Если ваши почки нездоровы, они не в состоянии очищать кровь как следует. Это может привести к преждевременному старению артерий.подробнее
Почки играют ключевую роль в очищении организма, в том числе артерий. Если ваши почки нездоровы, они не в состоянии очищать кровь как следует. Это может привести к преждевременному старению артерий.подробнее